救命救急センター
ページ内のコンテンツ一覧
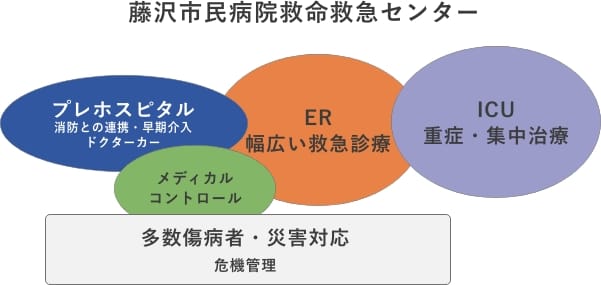
救命救急センターについて

湘南東部二次保健医療圏(藤沢市、茅ヶ崎市、寒川町)を対象にした24時間体制の高度医療を行っています。さらに隣接する大和市、横浜市からの患者も受け入れています。
救命救急センターにはEICU6床、HCU6床、一般病床18床からなる30床の病床があります。3次救急施設として心肺停止、多発外傷、脳血管疾患、循環器疾患、敗血症、中毒、ショックなどの重篤疾患に対応しています。心筋梗塞を含む心疾患の専門医は24時間院内に待機しています。急性腹症や多発外傷など緊急手術や放射線を用いた低侵襲治療(IVR)が必要な場合には即時対応できる体制にあります。
16歳以上の成人患者には初期研修医が救急科医師(専任)の指導を受けながら24時間体制でER型救急を展開しています。15歳以下の小児救急疾患に小児科医と小児救急科医が対応していますが、必要に応じて救急科医師や各専門領域の医師が対応します。
入院が必要になった重症患者は引き続きEICUで救急医による一貫した救命管理を実施しています。
当院救命救急センターが目指すもの(救命救急センター長挨拶)
医学が進歩して様々な専門領域の治療はどんどん高度化しています。急性心筋梗塞や急性大動脈解離などの心臓・血管疾患、急性脳梗塞やくも膜下出血などの脳神経疾患、気管支喘息・慢性閉塞性肺疾患や肺がんなどの呼吸器疾患、消化管のがんや肝臓・胆管腫瘍など消化器疾患など挙げればきりがないほど各分野の診療は進歩し続けています。その分各診療のスペシャリストも日々治療の技能を高めているのです。
しかし、表に出てくる症状からだけでは、何の疾患なのか、どの診療科で対応するべきなのかはなかなか判別がつきにくいものです。さらに、超高齢化社会を迎えるわが国では複数の疾患を合併症として有する患者が多く、1つの診療科だけで対応することは容易でないケースも増えています。 特に、急に具合が悪くなった時には、何の疾患なのか、何科の医師が診療するべきなのかを瞬時に判別することは非常に難しいものです。しかしこうした急な病気やケガの中には一瞬にして生死を分ける危険なものが潜んでいるものです。
危険な急性病態に対応するためには、救急科医が24時間常に対応できる体制が必要なのです。救急科医によって非常に危険な病態か否かの判断を行い、必要ならば即救命処置を実施します。そして必要に応じて介入すべき専門診療科の医師と協同して患者にベストの治療を実施するのです。
急性の病態に対して早期の医療介入は非常に重要です。そのために消防機関と連携して医師を現場派遣するドクターカーシステムを運用しています⇒【病院前・プレホスピタル】
同様にいつともなく発生する災害に対処できる体制は重要です。救命救急センターのスタッフを中心に災害派遣医療チームDMATが組織されており、実災害への派遣実績も多数あります⇒【災害医療】
*救急科医:救急科医は生命の危機に瀕した患者を見つけ出し救命処置を施せる経験と知識と技術を有しています。救急科専門医資格を有するスタッフとその資格を習得するために日常臨床を通して経験を積んでいる専攻医が診療にあたっています。
2019年4月
救命救急センター長
赤坂 理
診療内容
全ての救急患者(内科系疾患、外傷等を含めた外科系疾患)の初期診療に対し、必要により専門科への連携を行っています。
常時、救急スタッフと研修医が救急処置室に待機しており、救急患者に備えています。救命センター(ICU)に入室する全患者の集中治療管理を行います。
救急隊及び開業医のためのホットラインを開設しており、救急スタッフが対応しています。
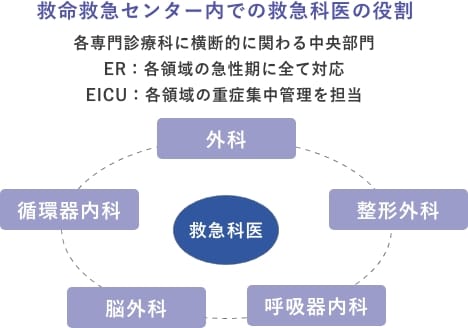
多種多様な急性期病態に対して、救急科スタッフと各科スタッフが横断的に協力して患者救命にあたっています。
災害時には迅速な対応の中心になります。
特色
救急科スタッフと研修医が常時待機しており、全ての救急患者の対応にあたっています。
全国でも有数の歴史と実績を誇るER型救急と集中治療を展開しています。
災害派遣医療チーム(DMAT)が多く、緊急時には出動できる体制をとっています。
消防ワークステーションが院内にあるので、連携したドクターカーを運用しています。
診療体系
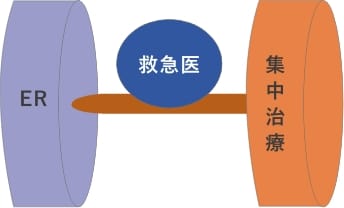
1.生命の危険性がある重症患者の診療は救急外来(ER)での緊急救命処置だけでは完結しません。その後に集中治療室(ICU)での診療が欠かせません。つまり複雑な様々な医療技術を投入して24時間厳重な監視下で、重症病態の治療に関する技能を有する専属の医師による診療が必要なのです。このICUでの重症患者管理を救急科医が行い、結果として非常に重篤な患者の命を救っています。つまりERとICUの診療を一体として実施することが重要なのです。
藤沢市民病院救命救急センターは以下の施設認定を受けています。
①日本救急医学会救急科専門医指定施設:救急診療の実績と教育指導体制があり、専門医育成にふさわしい病院
②日本救急医学会指導医指定施設:救急患者の診療・教育・研究ができる十分な設備と人員を有し、指導医育成にふさわしい施設
③日本集中治療医学会専門医研修施設
- 2.様々な疾患、病態に専門性の高い高度医療を提供するために、救急科医と各診療科との連携が欠かせません。そのどちらも提供できる体制があるからこそ、あらゆる救急患者に対応可能な施設といえるのです。救急科医が得意で単独で治療ができる病態(心肺停止蘇生とその後に続く集中治療室での体温管理療法や中毒治療や外傷に対する縫合止血処置など)がある一方で、他の診療科の協力が欠かせない(循環器内科医による急性心筋梗塞に対するPCI(経皮的冠動脈形成術)や整形外科医による開放骨折に対する緊急手術など)病態があるのです。
例)急性心筋梗塞の場合
胸痛でERを受診した患者の診療を救急科医が実施⇒心電図異常から急性冠症候群(ACS)の診断と初期診療を開始⇒循環器内科医が呼ばれ緊急で心臓カテーテル検査を実施。複数個所の冠動脈の狭窄の存在を指摘し緊急冠動脈バイパス術の適応と判断。大動脈バルーンパンピングIABPを挿入⇒麻酔科医による術中管理下で心臓血管外科医による緊急手術を実施⇒救急ICUに入室し術後管理を救急科医が実施⇒ICU退室に伴い心臓血管外科医による回復期管理後に退院
救急室:ER
16歳以上の患者は救急科医と初期研修医が診療を担当し、16歳未満の患者は小児救急科医と小児科医が診療にあたります。必要時に各専門診療科医師に相談と診察を依頼することがあります。
重篤な病態に対しては多くのスタッフで処置にあたります。
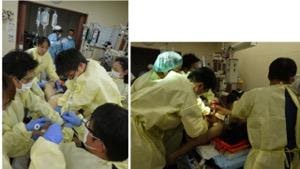
*重篤な患者に対してスタッフが集合して緊急開胸・開腹などを含む救命処置を実施
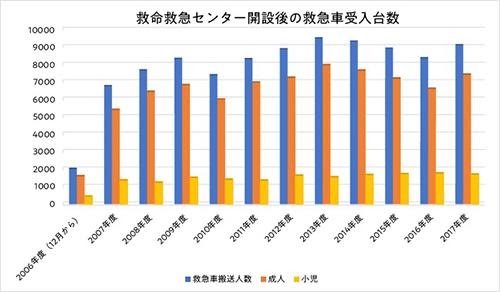
*年間約9000台の救急車を受け入れる全国有数の施設です。
*心停止が切迫した患者や来院時心肺停止(CPAOA)患者に対して、ERで常時、積極的に人工心肺装置装着PCPSを装着して救命をしている。
救命ICU:EICU
心肺停止蘇生後の患者に対する体温管理療法(TTM)やショック状態の患者に対する集学的な治療は積極的に実施しています。急性腎障害患者に対する持続的腎代替療法(CRRT/CHDF)や循環不全や呼吸不全患者に対する人工心肺装置(PCPS/ECMO)の装着による危機脱出は日常的に実施しています。このような種々のスキルを駆使してすべての重症救急患者管理を行います。
急性心筋梗塞や急性大動脈解離に対する心臓血管外科術後や急性硬膜下血種やくも膜下出血に対する脳神経外科術後、急性腹症に対する外科緊急手術後など各専門診療科とカンファレンスを実施して、一元的に救急科医が患者管理を行っています。
病院前・プレホスピタル
救命救急センターの前面・病院敷地内に藤沢市消防局の出張所があり、救急ワークステーションといいます。救急隊員と日常的に連携し、必要時には救急車に医師が同乗して現場へ出動することがあり、ドクターカーとして機能しています。患者が病院へ来る前に現場から医師による緊急治療が開始されることでより救命に寄与しています。


*消防通信指令員が通報内容やあらかじめ決められたキーワードに合致すると判断した場合や、現場の救急隊員が必要と判断した場合に救命救急センター内に医師出動要請の放送が流れて、ワークステーションの救急車で一緒に出動します。
災害医療
神奈川県内で最初に災害派遣医療チームDMATの研修を受講しました。救急科医師の多くは日本DMAT隊員養成研修や神奈川県DMAT-L研修を受講して災害医療対応能力を習得しています。2011年東日本大震災実災害、2015年鬼怒川決壊水害(茨城県常総市)や2016年熊本地震などの派遣実績があり、2016年伊勢志摩サミットでは医療班として活動しました。


救急科
あらゆる病気、外傷の初期診療を行う。特に生命の危機が切迫した患者の救命処置を的確に実施します。心肺停止蘇生後、多発外傷、中毒、偶発低体温症、熱中症、敗血症性ショック、重症膵炎、重症肺炎など重篤で複雑な病態など特殊治療を要するケースではERからEICU管理まで一貫して行います。
小児救急科
小児救急科では、こどもたちに関することであれば病気であっても怪我であっても、緊急度・重症度にかかわらず全て対応しています。実際の救急診療は小児科医師と協同し、24時間・365日、小児科診療のスペシャリストによる診療を行っています。また、重症なこどもたちに対しては集中治療室(ICU)において治療を行う事も可能です。
救急外科
体幹部の緊急手術が必要な病態、多発外傷に対して救急科医と連携して診療にあたります。外傷に加えて腸管壊死や腹膜炎など急性疾患の手術を担当しAcute Care Surgeryと呼ばれる領域を担当します。
放射線診断科
月曜日から土曜日まで日勤帯は院内でリアルタイムにCTやMRIの読影を行い、救急科医とも意見交換をしながら診療を進めます。他の時間帯も24時間読影を依頼することが可能で、時間外における画像の誤読影のリスクを低減化しています。出血性病変に対する緊急TAE(動脈塞栓術)などにも常時対応しています。
循環器当直
循環器内科医と心臓血管外科医が一緒に24時間体制で診療できる体制で、緊急PCI(経皮的冠動脈形成術)や緊急冠動脈バイパス術、急性大動脈解離に対する人工血管留置や動脈瘤破裂に対する緊急手術に対応しています。
神経当直
脳神経内科医と脳神経外科医が一緒に24時間体制で診療できる体制で、急性脳梗塞に対する線溶療法(t-PA)及び、血管内治療による血栓除去術・コイリング術、緊急手術を実施できます。
その他
そのほかあらゆる診療科はオンコール体制で呼び出しに対応しています。
救命救急センターで取り組んでいる臨床研究
-
副院長/医療安全管理部長/救命救急センター長
赤坂 理あかさか おさむ
専門領域 救急医学 認定/
資格日本救急医学会救急科専門医・指導医 日本内科学会総合内科専門医・指導医 日本集中治療医学会集中治療専門医 日本外傷学会外傷専門医 日本中毒学会認定クリニカル・トキシコロジスト 日本消化器病学会専門医 日本消化器内視鏡学会専門医 日本感染症学会専門医/指導医 日本化学療法学会抗菌化学療法認定医 日本救急医学会 ICLSインストラクター/ ICLSディレクター/ ICLSワークショップディレクター/JATECインストラクター 米国心臓協会(AHA)ACLSインストラクター 日本内科学会JMECCインストラクター/ ディレクター 日本DMAT隊員/統括DMAT登録者 神奈川県災害医療コーディネーター 湘南メディカルコントロール協議会 常時指示体制作業部会員/標準化教育作業部会員/検討部会員 臨床研修指導医(厚生労働省) -
診療科主任部長 (小児救急科)/救命救急センター副センター長
福島 亮介ふくしま りょうすけ
専門領域 小児救急、集中治療、病院前救護 認定/
資格日本専門医機構救急科専門医 日本専門医機構小児科専門医 日本小児科学会認定小児科指導医 日本スポーツ協会公認スポーツドクター 米国集中治療学会認定 PFCCSコースインストラクター 神奈川県DMAT-L隊員 神奈川県災害時小児周産期リエゾン 臨床研修指導医(厚生労働省) 湘南メディカルコントロール協議会事後検証作業部会員、病院実習作業部会長、検討部会員 -
診療科主任部長(救急外科)/救命救急センター副センター長
岡 智おか とも
専門領域 救急・外傷外科、Acute Care Surgery、消化器・一般外科 認定/
資格日本救急医学会救急科専門医 日本外科学会外科専門医 日本消化器外科学会消化器外科専門医・指導医 日本内視鏡外科学会技術認定医 日本がん治療認定医機構がん治療認定医 日本Acute Care Surgery認定外科医 日本腹部救急医学会腹部救急認定医・教育医 東京科学大学医学部臨床教授 臨床研修指導医(厚生労働省) 日本DMAT隊員/統括DMAT登録者 日本外科学会外傷外科医等養成研修修了(TSAT) 米国外科学会ASSETインストラクター 米国医師会NDLSインストラクター 身体障害者福祉法第15条指定医 難病指定医 -
主幹 (救急科)/救命救急センター副センター長
澤井 啓介さわい けいすけ
専門領域 救急医学 認定/
資格日本救急医学会救急科専門医 日本内科学会認定内科医 日本DMAT隊員 日本救急医学会 JATECインストラクター 米国心臓協会(AHA)ACLSインストラクター -

副診療科長(救急科)
羽切 慎太郎はぎり しんたろう
専門領域 救急、集中治療、呼吸器 認定/
資格日本内科学会認定内科医・総合内科専門医・指導医 日本呼吸器学会呼吸器専門医 日本救急医学会救急科専門医 日本集中治療医学会集中治療専門医 -
専門医長 (救急科)
野崎 万希子のざき まきこ
専門領域 救急医学 認定/
資格日本救急医学会救急科専門医 日本内科学会総合内科専門医 日本DMAT隊員 -

専門医長(救急科)
菊地 斉きくち ひとし
専門領域 小児、救急、集中治療、災害医学 認定/
資格日本救急医学会救急科専門医・指導医 日本小児科学会小児科専門医・指導医 日本集中治療医学会集中治療専門医 日本DMAT隊員・統括DMAT登録者 日本災害医学会災害医療ロジスティック専門家 医療安全管理者 臨床研修指導医(厚生労働省) -
専門医長(小児救急科)
志村 紀彰しむら きしょう
専門領域 小児救急、小児集中治療 認定/
資格日本小児科学会小児科専門医 -
専門医長 (救急科)
長嶋 一樹ながしま かずき
専門領域 救急医学 認定/
資格日本救急医学会救急科専門医 日本内科学会認定内科医 日本集中治療医学会集中治療専門医 日本化学療法学会抗菌化学療法認定医 日本DMAT隊員 日本救急医学会 JATECインストラクター -

専門医長(救急外科)
増田 太郎ますだ たろう
専門領域 救急外科学、消化器・一般外科 認定/
資格日本救急医学会救急科専門医 日本外科学会外科専門医 日本DMAT隊員 臨床研修指導医講習会(厚生労働省) -
専門医長(救急外科)
小崎 良平こさき りょうへい
専門領域 救急・外傷外科、Acute Care Surgery、消化器・一般外科、災害医学、集中治療 認定/
資格日本救急医学会救急科専門医 日本外科学会外科専門医 日本集中治療医学会集中治療専門医 日本消化器外科学会消化器外科専門医 日本消化器外科学会消化器がん外科治療認定医 日本Acute Care Surgery学会認定外科医 日本腹部救急医学会腹部救急認定医 日本災害医学会災害医療ロジスティクス専門家 東京科学大学非常勤講師(研究) 日本救急医学会ICLS-WSディレクター JATECインストラクター 日本災害医学会MCLS-CBRNEインストラクター 米国医師会NDLSインストラクター 日本外科学会TSAT派遣隊員 神奈川県DMAT-L隊員 日本DMAT隊員/統括DMAT登録者 日本DMATコーディネーター JICA国際緊急援助隊 医療チーム/救助チーム 登録隊員 身体障害者福祉法第15条指定医(ぼうこう又は直腸機能障害) 臨床研修指導医(厚生労働省) -

専門医長(救急科)
湖山 知篤こやま ともあつ
専門領域 救急医学 認定/
資格日本救急医学会救急科専門医 日本内科学会認定内科医 日本DMAT隊員 -

救急科
佐藤 亜美さとう あみ
専門領域 救急医学、一般外科 認定/
資格日本救急医学会救急科専門医 日本外科学会外科専門医 -
救急科
宮田 晋太朗みやた しんたろう
-
救急科
小沢 一貴おざわ かずき
専門領域 救急医学 -
非常勤医師
井上 淑恵いのうえ よしえ
専門領域 救急医学 認定/
資格日本救急医学会救急科専門医 日本内科学会総合内科専門医 -
非常勤医師
二見 明子ふたみ あきこ
専門領域 救急医学 -

非常勤医師(救急科)
金子 尚樹かねこ なおき
専門領域 集中治療、小児、救急医学 認定/
資格日本集中治療医学会集中治療専門医 日本小児科学会専門医・指導医 日本呼吸療法学会専門医 日本化学療法学会抗菌化学療法認定医 臨床研修指導医(厚生労働省)
重症・重篤患者数(※重複あり、2024年度)
| 病院外心肺停止 | 393 |
|---|---|
| 重症急性冠症候群 | 169 |
|
重症大動脈疾患 |
40 |
|
重症脳血管障害 |
170 |
|
重症外傷 |
280 |
|
四肢切断 |
0 |
|
重症熱傷 |
0 |
| 重症急性中毒 | 49 |
| 重症消化管出血 | 33 |
| 重症敗血症 | 356 |
| 重症体温異常 | 17 |
| 特殊感染症 | 1 |
| 重症呼吸不全 | 32 |
| 重症急性心不全 | 125 |
| 重症出血性ショック | 2 |
| 重症意識障害 | 44 |
| 重篤な肝不全 | 1 |
| 重篤な急性腎不全 | 16 |
| その他の病態 | 112 |
| 計 | 1,842 |
1)人工心肺装置ECMO/PCPS:心臓のポンプ機能や肺のガス交換機能の代替が可能です。心筋炎や急性心筋梗塞などによる重症の心不全や重症肺炎や気管支喘息などの重症呼吸不全、心肺停止患者に装着して本来の心臓、肺機能が回復するまでの間を機械によりサポートをします。

2)持続性腎代替療法・持続濾過透析CRRT・CHDF:急性腎障害により自力で十分な尿を作ることができない場合や電解質・㏗調整ができない場合に実施しています。腎不全に対する透析療法と同様ですが、ショック状態の患者の場合には24時間かけてゆっくり実施する必要があります。急性肝不全や一部の中毒ではこの方法によって体内の有毒物を除去するためにも用いるので、救命救急治療には欠かせないアイテムです。
特殊治療件数(2024年度)
| 人工呼吸管理 | 234 |
|---|---|
| PCPS | 17 |
|
IABP |
21 |
| CHDF | 38 |
|
体温管理療法(低体温療法) |
26 |
|
計 |
336 |
救急車応需状況
2025年救命救急センター救急車応需状況
| 1月 | 2月 | 3月 | 4月 | 5月 | 6月 | 7月 | 8月 | 9月 | 10月 | 11月 | 12月 | 累計 | |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 入電数 | 881 | 849 | 843 | 842 | 834 | 834 | 937 | 934 | 866 | 843 | 889 | 919 | 10,471 |
| 応需数 | 863 | 844 | 834 | 841 | 834 | 833 | 929 | 932 | 864 | 836 | 882 | 915 | 10,407 |
| 不応需数 | 18 | 5 | 9 | 1 | 0 | 1 | 8 | 2 | 2 | 7 | 7 | 4 | 64 |
| 応需率 | 98.0% | 99.4% | 98.9% | 99.9% | 100.0% | 99.9% | 99.1% | 99.8% | 99.8% | 99.2% | 99.2% | 99.6% | 99.4% |
不応需の主な理由:重症対応中・手術室使用中のため複数手術対応困難・病気に応じたベッド確保困難等
救命救急センターICU
当院では、日本集中治療医学会が運営する「日本集中治療データベース(JIPAD)」に参画し、ICU診療の質向上に努めております。
この度、2024年度の年次レポート(2026年3月発行)に基づき、当院の診療実績の一部を公開いたしました。全国平均と比較することで自施設の立ち位置を把握し、より安全で質の高い集中治療を提供するための指標として活用しています。
患者背景:疾患群、重症度スコア
成人全例
| 全施設 | 当院 | |
|---|---|---|
| 症例数, n | 128,615 | 473 |
| 疾患群, n (%) | ||
| 心血管 | 45,635 (35.5) | 224 (47.4) |
| 神経系 | 18,247 (14.2) | 98 (20.7) |
| 呼吸器 | 17,495 (13.6) | 34 (7.2) |
| 消化管 | 24,384 (19.0) | 20 (4.2) |
| 筋骨皮膚 | 4,300 (3.3) | 7 (1.5) |
| 泌尿生殖器 | 5,138 (4.0) | 2 (0.4) |
| 外傷 | 3,976 (3.1) | 29 (6.1) |
| 敗血症 | 2,783 (2.2) | 7 (1.5) |
| 代謝性 | 4,205 (3.3) | 48 (10.1) |
| 血液 | 685 (0.5) | 1 (0.2) |
| 産婦人科 | 1,531 (1.2) | 3 (0.6) |
| その他 | 236 (0.2) | 0 (0.0) |
| 感染症病名, n (%) | 13,422 (10.4) | 49 (10.4) |
| APACHE III | ||
| スコア, median [IQR] | 55 [41, 75] | 57 [43, 76] |
| 予測死亡率, median [IQR], % | 8.4 [3.1, 26.6] | 13.0 [5.2, 29.6] |
| APACHE II | ||
| スコア, median [IQR] | 14 [11, 20] | 15 [11, 20] |
| 予測死亡率, median [IQR], % | 13.1 [6.8, 29.2] | 15.1 [8.4, 29.2] |
| SAPS II | ||
| スコア, median [IQR] | 29 [20, 42] | 35 [27, 46] |
| 予測死亡率, median [IQR], % | 9.7 [3.7, 28.5] | 16.7 [7.9, 37.0] |
| SOFA | ||
| スコア, median [IQR] | 4 [2, 7] | 4 [2, 7] |
| JROD* | ||
| 予測死亡率, median [IQR], % | 1.7 [0.5, 8.4] | 4.4 [1.3, 13.2] |
*JRODは、再入室、ICUでの手技での入室、PICUを対象としていないため、それらの症例を除いた集団で予測死亡率を算出している。JROD算出対象症例数は、全症例で122,030 例、自施設で469 例であった。
小児
| 全施設 | 当院 | |
|---|---|---|
| 症例数, n | 7,547 | 14 |
| 疾患群, n (%) | ||
| 非手術 | 2,804 (37.2) | 12 (85.7) |
| 外因系 | 245 (3.2) | 0 (0.0) |
| 心血管 | 308 (4.1) | 0 (0.0) |
| 神経 | 584 (7.7) | 3 (21.4) |
| 呼吸器 | 1,061 (14.1) | 7 (50.0) |
| 腎臓 | 82 (1.1) | 0 (0.0) |
| 消化器 | 93 (1.2) | 0 (0.0) |
| その他 | 431 (5.7) | 2 (14.3) |
| 手術 | 4,743 (62.8) | 2 (14.3) |
| 脳神経外科 | 908 (12.0) | 2 (14.3) |
| 呼吸器外科 | 221 (2.9) | 0 (0.0) |
| 耳鼻咽喉科 | 254 (3.4) | 0 (0.0) |
| 腹部外科 | 652 (8.6) | 0 (0.0) |
| 形成外科 | 178 (2.4) | 0 (0.0) |
| 整形外科 | 362 (4.8) | 0 (0.0) |
| 心臓外科 | 1,918 (25.4) | 0 (0.0) |
| その他 | 250 (3.3) | 0 (0.0) |
| PIM2 | ||
| 予測死亡率, median [IQR], % | 1.0 [0.3, 2.2] | 1.7 [1.0, 5.8] |
| 予測死亡率, mean (SD), % | 3.7 (11.0) | 11.0 (25.7) |
| PIM3 | ||
| 予測死亡率, median [IQR], % | 0.8 [0.3, 1.8] | 1.9 [0.6, 3.5] |
| 予測死亡率, mean (SD), % | 3.4 (11.2) | 10.1 (25.6) |
| pSOFA | ||
| スコア, median [IQR] | 4 [1, 6] | 4 [3, 6] |
ICUでの治療内容
全症例
| 全施設 | 当院 | |
|---|---|---|
| 症例数, n | 136,162 | 487 |
| 中心静脈ライン, n (%) | 63,917 (46.9) | 160 (32.9) |
| 動脈圧ライン, n (%) | 126,970 (93.3) | 347 (71.3) |
| 人工呼吸, n (%) | 50,609 (37.2) | 167 (34.3) |
| 人工呼吸日数, median [IQR] | 1.4 [0.6, 4.9] | 2.5 [1.0, 5.7] |
| 48時間以内の再挿管, n (%) | 1,367 (2.7) | 1 (0.6) |
| NPPV, n (%) | 8,529 (6.3) | 53 (10.9) |
| HFNC, n (%) | 17,158 (12.6) | 20 (4.1) |
| 外科的気管切開, n (%) | 3,089 (2.3) | 5 (1.0) |
| 経皮的気管切開, n (%) | 908 (0.7) | 0 (0.0) |
| 入室~気切, median [IQR], days | 10.0 [6.0, 15.0] | 13.0 [12.0, 17.0] |
| IABP, n (%) | 3,162 (2.3) | 22 (4.5) |
| PCPS (VA-ECMO), n (%) | 2,140 (1.6) | 16 (3.3) |
| VV-ECMO, n (%) | 499 (0.4) | 1 (0.2) |
| 間欠腎代替療法, n (%) | 5,450 (4.0) | 13 (2.7) |
| 持続腎代替療法, n (%) | 8,073 (5.9) | 18 (3.7) |
| AKIに対する腎代替療法, n (%) | 7,102 (5.2) | 21 (4.3) |
| 血漿交換, n (%) | 715 (0.5) | 1 (0.2) |
| PMX, n (%) | 517 (0.4) | 0 (0.0) |
AKI: acute kidney injury, ECMO: extracorporeal membrane oxygenation, HFNC: high flow nasal cannula,IABP: intra‒aortic balloon pumping, NPPV: noninvasive positive pressure ventilation, PCPS: percutaneous cardio‒pulmonary support, PMX: polymyxin B direct hemoperfusion, VA: veno‒arterial, VV: veno‒venous.
“48 時間以内の再挿管”は、48 時間以内に人工呼吸が再開された症例のうち、入室時気管切開がなく、かつ人工呼吸の再開 が気管切開施行日以前である症例。
“間欠腎代替療法”は腹膜透析を含む。“AKI に対する腎代替療法”は間欠もしくは持続の腎代替療法が行われ、かつ慢性疾患 に維持透析を含まない症例。
重症度スコアの評価
成人全例
| 全施設 | 当院 | |
|---|---|---|
| 症例数, n | 122,225 | 469 |
| ICU死亡, n (%) | 5,817 (4.8) | 21 (4.5) |
| 病院死亡, n (%) | 11,710 (9.6) | 57 (12.2) |
| APACHE III | ||
| スコア, median [IQR] | 54 [41, 73] | 57 [43, 76] |
| 予測死亡率, median [IQR], % | 8.0 [3.0, 24.5] | 13.0 [5.2, 28.7] |
| SMR | 0.49 | 0.56 |
| APACHE II | ||
| スコア, median [IQR] | 14 [11, 19] | 15 [11, 20] |
| 予測死亡率, median [IQR], % | 12.8 [6.6, 28.5] | 14.8 [8.4, 28.9] |
| SMR | 0.44 | 0.51 |
| SAPS II | ||
| スコア, median [IQR] | 29 [20, 42] | 35 [27, 46] |
| 予測死亡率, median [IQR], % | 9.7 [3.7, 28.5] | 16.7 [7.9, 37.0] |
| SMR | 0.45 | 0.46 |
| SOFA | ||
| スコア, median [IQR] | 4 [2, 7] | 4 [2, 7] |
| JROD* | ||
| 予測死亡率, median [IQR], % | 1.7 [0.5, 8.4] | 4.4 [1.3, 13.2] |
| SMR | 1.00 | 1.04 |
SMR: Standardized mortality ratio(標準化死亡比).
*JROD 予測死亡率は、PICU では算出されないため、他のモデルと対象集団が異なる。JROD 算出対象症例数は、全症例で122,030例、自施設で469例であった。
小児
| 全施設 | 当院 | |
|---|---|---|
| 症例数, n | 6,851 | 14 |
| ICU死亡, n (%) | 130 (1.9) | 1 (7.1) |
| 病院死亡, n (%) | 195 (2.8) | 1 (7.1) |
| PIM2 | ||
| 予測死亡率, median [IQR], % | 1.0 [0.3, 2.1] | 1.7 [1.0, 5.8] |
| 予測死亡率, mean (SD), % | 3.7 (11.0) | 11.0 (25.7) |
| SMR | 0.52 | 0.65 |
| (病院死亡のSMR) | 0.78 | 0.65 |
| PIM3 | ||
| 予測死亡率, median [IQR], % | 0.8 [0.3, 1.7] | 1.9 [0.6, 3.5] |
| 予測死亡率, mean (SD), % | 3.3 (11.2) | 10.1 (25.6) |
| SMR | 0.57 | 0.71 |
| (病院死亡のSMR) | 0.85 | 0.71 |
| pSOFA | ||
| スコア, median [IQR] | 3 [1, 6] | 4 [3, 6] |
SMR: Standardized mortality ratio(標準化死亡比).
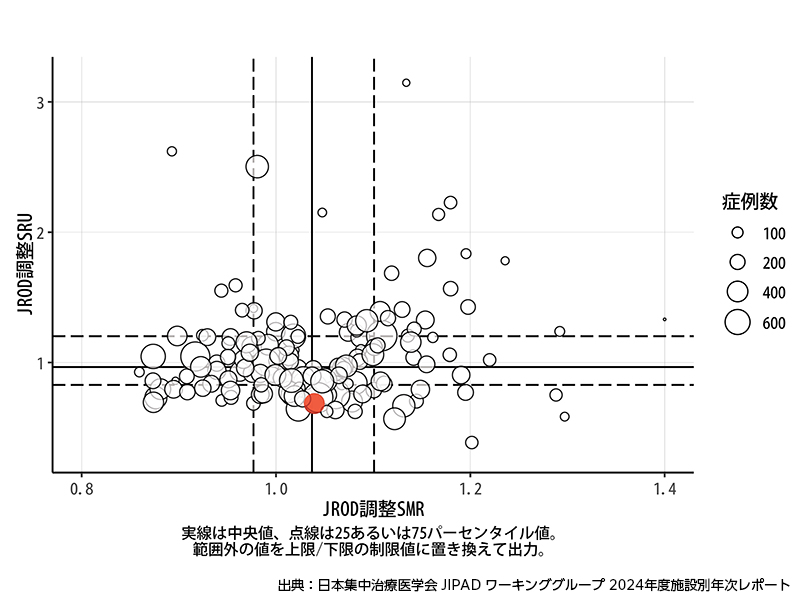
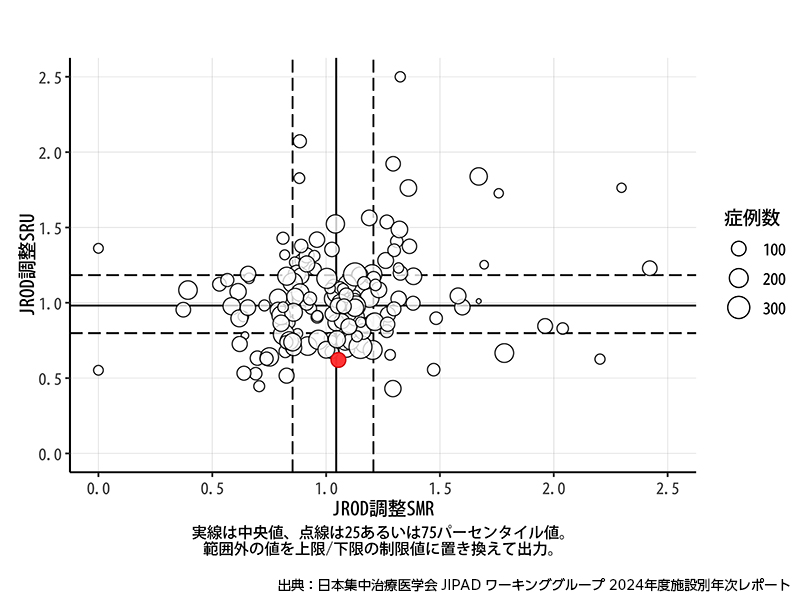
ICU診療の質評価(SMR & SRU)
非手術
緊急手術
 />
/>
診療科・部門のご案内
-
診療科
-
中央部門・センター
-
部門・医療チーム

