胃の機能
胃の主な役割は食物を一時的にたくわえ、少量ずつ十二指腸に送ることです。この際、胃液は強い酸により消化を助け、また殺菌作用を有します。栄養の消化吸収は主に十二指腸以下の小腸の役割で、胃は造血に関係する鉄やビタミンB12の吸収を補助します。
胃がんの発生と進展
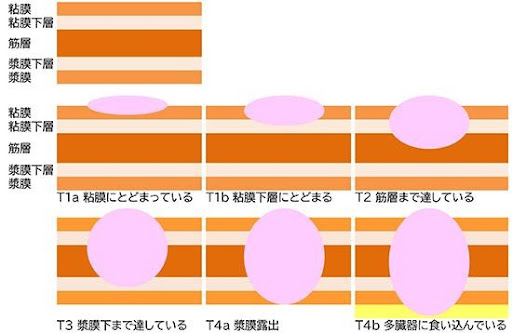
胃がんは胃粘膜から発生し、10数年かけて診断可能な大きさになるといわれています。がんの深さ(深達度)が、粘膜下層までのがんを早期がん、筋層より深く進展(浸潤)したものを進行がんと呼び、また、がんが非連続性に他部位に進展することを転移といいますが、粘膜下層にがんが達すると血管やリンパ管を介し、転移が始まります。
初期にはリンパ節転移から、進展するにつれ腹膜転移や血行性の転移がおきます。リンパ節転移は第1群(近傍)から第2群(膵臓周囲)までは切除して完全な治癒を見込める効果が高いと考えられます。
腹膜転移は胃壁の外側(漿膜)つまり腹腔に露出したがんがこぼれ落ちてでき、膀胱や腸などの臓器に付着し、腹水や腸を狭くする原因となります。また、再発の最も大きな原因です。
胃がんが進行すると、胃の通り道が狭くなり食物の通過が妨げられ腹満感や悪心、嘔吐などの狭窄症状が出現します。また、がんから出血すると、便が黒くなったり、吐血したり、貧血の症状(立ちくらみやショック)などがでることがあります。
進行程度(進行度 Ⅰ期~Ⅳ期)
がんの深さ(深達度)(T)、リンパ節転移(N)、他の臓器の転移程度(M)により進行度が決定されます。最終的には原発巣と周囲のリンパ節を顕微鏡でくわしく調べて(病理検査)、後日(術後1~2ヶ月程度)決定されます。
これらの進行度が、完全に治る確率とその後の経過観察や補助化学療法の目安となります。
深達度(胃癌取扱い規約 2017年10月 第15版)
リンパ節転移(胃癌取扱い規約 2017年10月 第15版)
N0: リンパ節転移なし
N1: リンパ節転移1~2個
N2: リンパ節転移3~6個
N3a: リンパ節転移7~15個
N3b: リンパ節転移16~個
進行度分類(胃癌取扱い規約 2017年10月 第15版)
進行度分類(臨床分類)
| N0 | N1,N2,N3 | |
|---|---|---|
| T1,T2 | Ⅰ | ⅡA |
| T3,T4a | ⅡB | Ⅲ |
| T4b | ⅣA | |
| M1 | ⅣB | |
進行度分類(病理分類)
| N0 | N1 | N2 | N3a | N3b | M1 | |
|---|---|---|---|---|---|---|
| T1 | ⅠA | ⅡB | ⅡA | ⅡB | ⅢB | Ⅳ |
| T2 | ⅠB | ⅡA | ⅡB | ⅢA | ⅢB | |
| T3 | ⅡA | ⅡB | ⅢA | ⅢB | ⅢC | |
| T4a | ⅡB | ⅢA | ⅢA | ⅢB | ⅢC | |
| T4b | ⅢA | ⅢB | ⅢB | ⅢC | ⅢC |
当院の治療成績
| 5年生存率 | |
| I-IV期 | 69 |
|
I期 |
91.5 |
| II期 | 80.3 |
| III期 | 57.2 |
| IV期 | 9.8 |
手術に関して
手術の目的には、
1)がんを肉眼的に取り切って治癒を目指す“根治的手術”
2)がんによる症状を改善するための“緩和的手術”
3)がんを減量する“減量手術”があります。
手術では、まず肝臓や腹膜転移の有無を、次に胃がんの深さや浸潤とリンパ節転移の程度や範囲を観察します。補助診断として、腹腔内を洗浄して微小ながん細胞を検索することもあります。
根治的手術が可能であると判断した場合には、周囲のリンパ節とともに胃を切除します。術式は、最終的に手術中の所見によって決定します。根治的手術が困難で、がんに伴う出血や狭窄症状があるか予測される場合には、緩和的手術として胃を切除するか、食物の通り道を確保するバイパス手術を行います。また減量手術として胃切除を行うことがあります。
胃切除の範囲は、上部のがんでは胃全摘や噴門側胃切除(上1/3切除)、下部では幽門側胃切除(下2/3切除)や幽門から2~3cmを残して幽門温存切除を行います。リンパ節転移の可能性が少ない早期がんでは胃の一部を局所切除することもあります。転移頻度の高いリンパ節は摘出します。
がんが食い込んでいる場所やリンパ節をとる目的で脾臓、膵臓の一部、副腎や横行結腸の一部、横隔膜の一部などを切除したり、胆嚢炎を予防する目的で胆嚢をとることもあります(合併切除)。
胃全摘術や胃切除術を行ったあとに、食物や消化液の通路を確保するために、食道や残った胃、小腸などをつなぎ合わせます(吻合といいます)。代表的な切除・吻合方法を下図に示します。切除後の状態を考慮して最も適当と考えられる吻合方法を選択します。
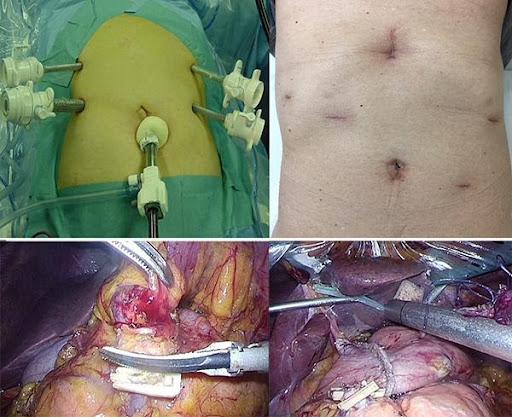
また、主に早期症例の場合には、腹腔鏡といって、おなかの中にカメラを入れて、その他に、5-10mmの小孔を6箇所ほど開けて、胃を切除する腹腔鏡下胃切除術が選択される場合もあります。
腹腔鏡下胃切除術
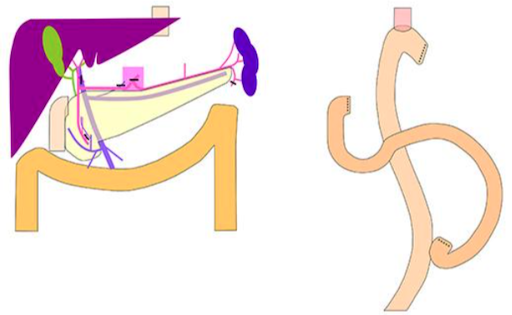
胃全摘術
胃全てとリンパ節を切除した後、食道と小腸を縫い合わせる手術
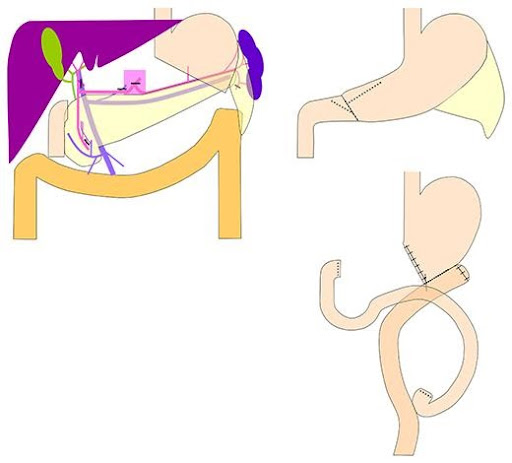
幽門側胃切除術
胃の下部2/3程度をリンパ節と切除し、胃と腸を縫い合わせる手術
噴門側胃切除術
胃の上部1/3程度とリンパ節を切除し、残った胃と食道を縫い合わせる
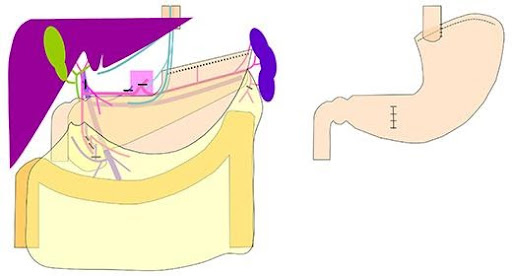
幽門保存胃切除術
幽門から5cm程度を残して幽門を温存する切除
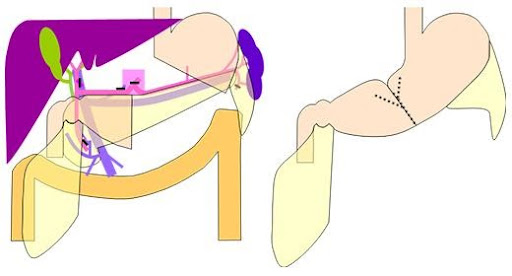
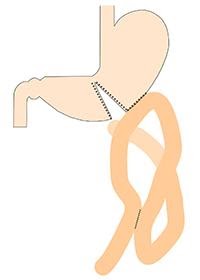
バイパス手術
手術に伴う危険性とその発生率
合併症とは、手術に伴い比較的早い時期に発症する、患者さんにとって不利益な病状のことをいいます。後遺症とは、手術から回復した後に、比較的長い期間にわたって続く可能性のある病状で、傷あと、胃の機能の喪失、開腹手術に伴う癒着など、避けられないものもあり、上手につきあっていくことが大事です。
合併症のみられる割合は約20%~30%で、合併症を起こすと、入院期間が長引くだけでなく、安静や絶食が必要になることや、ひとつの合併症がさらにその他の合併症を引き起こすこともあります。
致命的となること(約0.5%~1.6%)や、合併症が原因となり再手術が必要となること(約0.5%~2%程度)もあるため、合併症を起こさないよう細心の注意をしていますが、発生を完全に防ぐことは困難です。

