大腸がんの発生と進行
大腸がんは大きく分けて、盲腸からS状結腸までの結腸がんと、それよりも肛門に近い直腸がんの2つに分かれています。
大腸がんは日本国内でも増加していると言われており、2018年の部位別のがんによる死亡数では男性では肺がん、胃がんに次ぐ第3位、女性では第1位となっており、全体では2位となっています。
手術に関して
進行大腸がんに対する治療には、手術療法以外に化学療法(抗がん剤治療)、放射線治療などがありますが、手術は大腸がんに対する治療として最も確実な方法とされています。現段階では手術治療以外に根治を目指すことのできる治療は確立されておらず、その他の治療の位置づけはあくまで補助療法と考えられています。
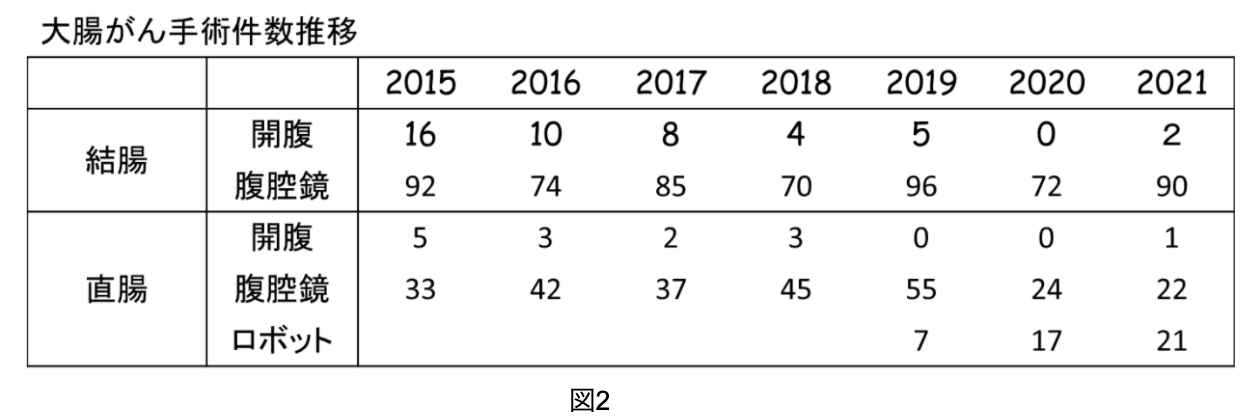
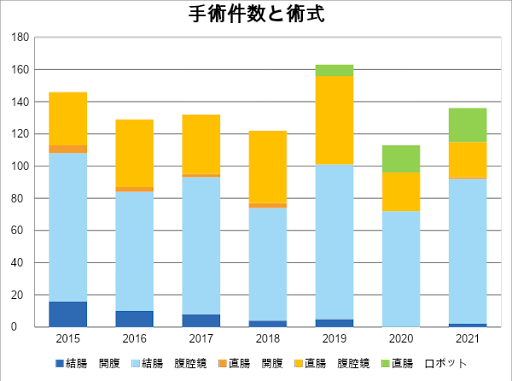
当科では2015年から年間100件前後の大腸がんの手術を行っています。2019年には150例を超える手術を行っており、その内訳は、結腸がんが60-70%程度で、直腸がんが30-40%程度となっています。
腹腔鏡下大腸手術
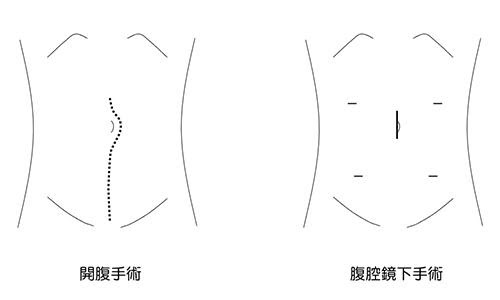
腹腔鏡下大腸手術は、一般的な開腹手術と比べると手術の傷が小さく済むことが多いです。そのため比較的術後の回復が早いと言われています。
また腹腔鏡というカメラでお腹の中を見ながら手術を行うため、細かい構造がよく確認できる拡大視効果が得られるとされています。
腹腔鏡下大腸手術
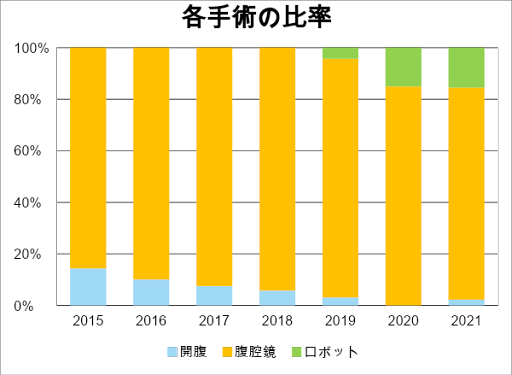
全国的にも腹腔鏡下大腸手術の割合は多くなってきていますが、当科でも2017年以降は90%を超えています。当科では原則内視鏡外科学会の技術認定医が腹腔鏡下大腸手術に指導医として手術に参加することで、手術の安全性と根治性の維持に努めています。
ロボット支援下直腸手術
近年世界的に手術用ロボット(da Vinci®)を用いた直腸がん手術が行われるようになっており、日本でもその普及が進んでいます。当院でも2019年よりロボット支援下直腸手術を導入したことにより、患者さんに併せた手術術式選択の幅が広がりました。
手術用ロボットを用いることによる3Dカメラを用いた立体感のある視野や、ロボットに備わった多関節機能および手ぶれ防止機構により、更に緻密で安全な手術が期待されます。

治療に関して
当科の大腸がんにおける術後の入院期間はおよそ7日から10日程度となりますが、人工肛門の有無や術後合併症の有無により、入院期間は長くなることがあります。合併症を予防するため翌日より歩行の練習を開始しますが、最初は安定しないことが多いため、安定するまではサポートを付けた状態で練習を行っています。
術後合併症予防のためにも、離床は重要なので、ご協力をお願いしています。
術前に画像検査による臨床病期診断(ステージング)を行いますが、切除した大腸を詳細に病理検査で確認し、最終診断とします。病理検査結果により術後の治療方針が決定しますが、結果の確認まである程度の時間が必要となるため、最終結果は外来でお伝えすることが多くなっています。
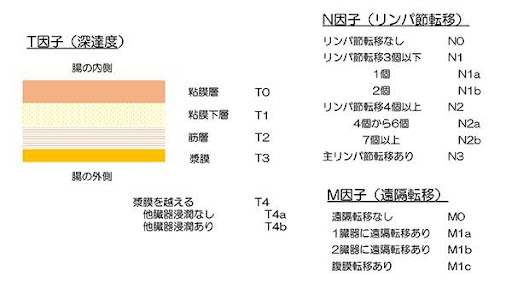
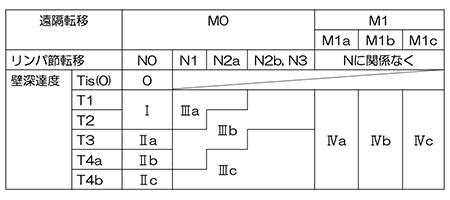
病期を決める要素としてT因子(壁深達度)、N因子(リンパ節転移)、M因子(遠隔転移)の3つが用いられており、2018年に発行された大腸がん取扱い規約第9版では、3つの要素の組み合わせで図7の様に病期を決めています。
当院の治療成績
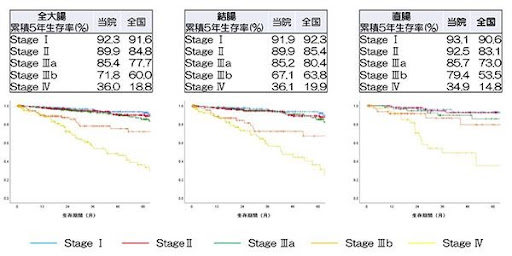
当科で手術を行った方の術後5年生存率となります。病期は大腸癌取扱い規約第8版のものでまとめています。2019年版大腸癌治療ガイドラインに記載されている大腸癌研究会・全国登録との比較でも、いずれの病期でも比較的良好な治療結果となっています。
下のグラフは、当院の治療成績のまとめとなっています。
当科では抗がん剤を用いた全身化学療法も行っています。手術前に行う術前治療、がんを手術で取り除いた後に、再発を抑える目的で行う術後補助化学療法、転移再発に対する治療のいずれも、消化器内科や放射線治療科とも協力しながら継ぎ目のない抗がん治療を目指しています。
放射線を含めた様々な方法を用いて、それぞれの患者さんに併せた最適な治療を目指しています。

